Spinale Neurochirurgie & periphere Nerven
Aufgrund der Häufigkeit der Wirbelsäulenerkrankungen hat sich deren Diagnostik und Therapie im Verlauf der letzten zwei Jahrzehnte zu einem großen Teilbereich der Neurochirurgie entwickelt.
Gemeinsam mit der Klinik für Orthopädie und Unfallchirurgie ist die Neurochirurgie als Level 1 - Wirbelsäulenzentrum der Deutschen Wirbelsäulengesellschaft (DWG) zertifiziert. Es finden regelmäßige interdisziplinäre Fallbesprechungen in unserem Wirbelsäulen-Board statt. In unserer Klinik werden jährlich insgesamt ca. 500 größere Wirbelsäulenoperationen durchgeführt, von denen ca. 300 Eingriffe komplex sind.
Die präoperative neurochirurgische Diagnostik wird in Zusammenarbeit mit unseren neuroradiologischen Kollegen durch spezielle bildgebende Verfahren und in Zusammenarbeit mit unseren neurologischen Kollegen durch spezielle Nervenbahnmessungen ergänzt.
Die postoperative stationäre Versorgung der Patienten umfasst auch die Einleitung einer evtl. notwendigen Nachbehandlung in enger Zusammenarbeit mit unseren internistischen, onkologischen und strahlentherapeutischen Kollegen, ebenso wie die Einleitung einer Rehabilitationsbehandlung durch unseren Sozialdienst.
Für die präoperative als auch postoperative, wirbelsäulenspezifische ambulante Versorgung sorgt jeden Werktag-Donnerstag das Wirbelsäulen-Ärzte- und Ambulanzteam von 09.00 - 15.00 Uhr.
Das operative Behandlungsspektrum unserer Klinik beinhaltet
- degenerative Erkrankungen
- Tumorerkrankungen
- Entzündliche und metabolische Erkrankungen
- Verletzungen
der gesamten Wirbelsäule.
Die angewendeten operativen Techniken umfassen im Bereich der gesamten Wirbelsäule die vorderen, hinteren und kombinierten (360°-) Operationstechniken zur Entlastung des Rückenmarkkanals, zur Entfernung krankhaften Gewebes und ggf. zum Wiederaufbau und zur Stabilisierung des betroffenen Wirbelsäulenabschnittes.
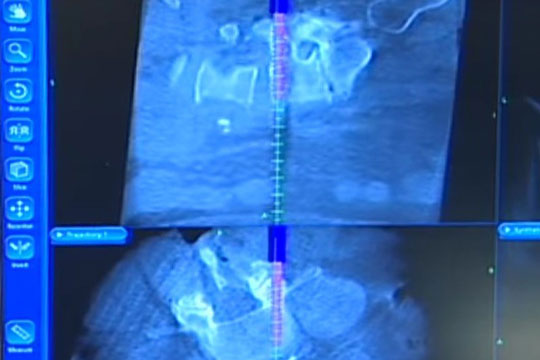
Um optimale Behandlungsergebnisse erzielen zu können, führen wir diese Eingriffe mit modernster Technik und apparativer Ausstattung wie Neuronavigations-gestürzter Implantat-Einbringung, intraoperativer 3D-Bildgebung mit O-Arm (Medtronic) und Überwachung der Rückenmarks- und Nervenfunktion mittels intraoperativem Neuromonitoring durch.
Die Patientenversorgung auf dem Gebiet der Wirbelsäulenchirurgie wird durch klinische Forschung begleitet.
Das Ziel einer chirurgischen Behandlung beinhaltet eine schnelle Linderung der Schmerzen, eine Dekompression neuraler Strukturen zur Rückbildung neurologischer Ausfälle ohne Schädigung der Stabilität, bzw. eine Fusion bei bereits fehlender Stabilität sowie eine Beschleunigung der Heilung und Erhaltung und Wiederherstellung der Lebensqualität und Arbeitsfähigkeit.
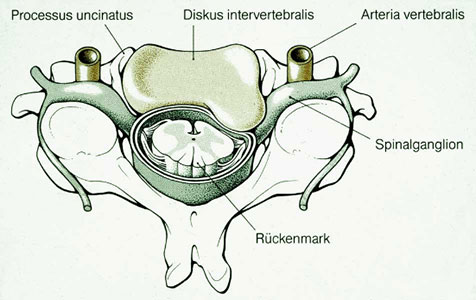
Krankheitsbilder der Wirbelsäule, die durch Abnutzung entstanden sind, nennt man degenerative Erkrankungen. Die Wirbelsäule durchläuft mit ihren strukturellen Elementen, den Wirbelkörpern, Bandscheiben und ihrem Bandapparat einen physiologischen Alterungsprozess. Durch Bewegungsmangel, Übergewicht, schlechte Körperhaltung und schwere körperliche Belastung kann der Alterungsprozess beschleunigt werden.
Neben Schmerzen kann es auch zu einem Ausfall von Nervenfunktionen kommen, in Form eines Taubheitsgefühls oder Kribbelns, Lähmungserscheinungen, die sich meist nicht von alleine wieder bessern.
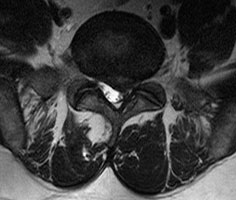
Am häufigsten (in zirka 90 Prozent der Fälle) tritt ein Bandscheibenvorfall im Bereich der Lendenwirbelsäule (LWS) auf. Deutlich seltener, in etwa zehn Prozent der Fälle, kommt es an der Halswirbelsäule (HWS) zu einem Bandscheibenvorfall. Das Erkrankungsalter liegt meistens zwischen dem 30. und 60. Lebensjahr.
Die Ursachen für einen Bandscheibenvorfall sind vielfältig, meist geht aber eine Überlastung der Bandscheibe voraus auch bei Vorschädigung der Bandscheiben. Ein Bandscheibenvorfall kann aber auch ohne besonderen äußeren Anlass auftreten.
Die Behandlung eines Bandscheibenvorfalls ist häufig konservativ mit medikamentöser und physiotherapeutischer Therapie möglich.
Eine operative Behandlung ist dann erforderlich, wenn starke Schmerzen bestehen, die nicht auf die konservative Behandlung zu bessern sind oder gar neurologische Ausfallserscheinungen auftreten. Bei bestimmten Ausfallserscheinungen wie z.B. Blasenentleerungsstörungen oder einer Beeinträchtigung des Stehens und Gehens ist eine umgehende operative Behandlung erforderlich.
Die Inzidenz von Bandscheiben-OPs in Deutschland liegt bei ca. 60/100.000 und Jahr, d.h. ca. 50.000 durchgeführte OPs/Jahr. Mehr als 95% betreffen das Segment LW4/5.
Die Erfolgschance, nach OP schmerzfrei zu sein liegt bei 80-90%, das Rezidiv Risiko liegt bei ca. 5%.
Operation
Die Operation wird in Vollnarkose durchgeführt. In der LWS wird der Patient in eine spezielle Knie-Brust-Lagerung gebracht. Der Eingriff erfolgt am Rücken über einen kleinen, ca. 4 cm langen Hautschnitt. Die Operation erfolgt mikrochirurgisch, also unter Einsatz eines Operationsmikroskopes. Hierbei wird der Bandscheibenvorfall mit Fasszangen entfernt. Der Wundverschluss erfolgt in der Regel mit selbstresorbierbarem Nahtmaterial. Ein Ziehen der Fäden ist nicht mehr notwendig.
Der Patient/ die Patientin kann nach der Operation noch am selben Tag mobilisiert werden.
Im Bereich der Halswirbelsäule (HWS) erfolgt der mikrochirurgische Eingriff in Rückenlage mit einem Querschnitt an der Halsvorderseite in einer Hautfalte. Nach Entfernen des Bandscheibenvorfalls wird als Ersatz in das leere Bandscheibenfach ein sogenannter Cage aus Kunststoff (PEEK) eingebracht. Die Implantat Einbringung wird mit seitlichem Röntgenbild kontrolliert. Die Hautnaht erfolgt auch hier mit selbstresorbierbarem, intrakutanem Material, so dass keine Fäden entfernt werden müssen. Die Mobilisation ist entsprechend der LWS.
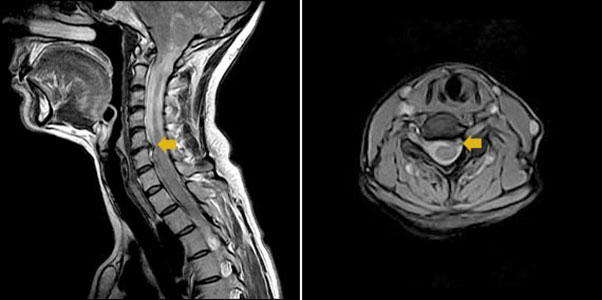
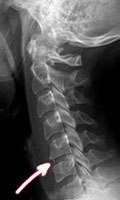

Die klinische Symptomatik einer Spinalkanalstenose ist die sogenannte Claudicatio spinalis, einem Symptomenkomplex mit belastungsabhängigen Rückenschmerzen sowie radikulärer oder pseudoradikulärer Schmerzausstahlung und Gefühlsverlust der Beine. Typischerweise ist die Symptomatik ausgeprägt bei Bewegungen in Körperhaltungen, die mit einer vermehrten Lordose einhergehen, zum Beispiel beim Bergabgehen.
Im Verlauf kommt es unter Umständen dann auch zu neurologischen Defiziten an den unteren Extremitäten einschließlich vegetativer Störungen.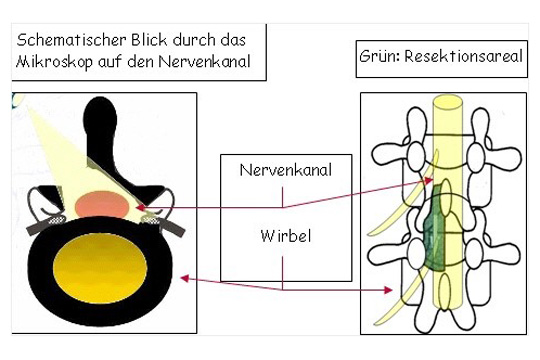
Zum Nachweis von Instabilitäten (Spondylolisthesis) sind Wirbelsäulenaufnahmen im Stehen und in Funktion notwendig. Nur der symptomatische Patient sollte chirurgisch behandelt werden, ein pathologisches radiologisches Bild stellt keine Indikation zur operativen Behandlung dar.
Eine Indikation zur Fusion besteht unbestritten bei einer fassbaren Instabilität der Lendenwirbelsäule.
Bei gleichzeitigem Vorliegen von Osteoporose oder Bechterew-Erkrankungen ist eine fallspezifische Anpassung des operativen Ausmaßes hinsichtlich der Stabilisierungs-/Fusionsausdehnung bzw. Zement-Augmentierung des Implantates notwendig.
Nach acht bis zehn Jahren unterscheiden sich konservativ und operativ behandelte Patienten nicht mehr hinsichtlich Lumbalgien und Zufriedenheit. Allerdings werden ca. 37% der konservativ behandelten Patienten im Verlauf operiert.
Komplikationen der operativen Behandlung der Spinalkanalstenose sind vor allen Duraverletzungen (ca.9%) sowie Implantat Fehllagen und tiefe Wundinfektionen.
Die Re-Operationsrate, z.B. aufgrund von Anschluss-Degenerationen, beträgt im Zeitraum von zehn Jahren nach der Operation ca. 11 %.
Ziel muss eine an das Alter adaptierte Therapie sein, die nach einer Operation möglichst auch eine Selbstversorgung des älteren Menschen gewährleistet.
Operation
Stenose ohne Instabilität im Bereich der LWS
Dekompression über eine sogenannte Hemilaminektomie (Wegnahme eines Halbbogens) in mikrochirurgischer Technik mit Erweiterung des Spinalkanals auch zur Gegenseite durch Unterschneiden.
Postoperativ hinreichende Schmerzmedikation und Mobilisation bereits am Folgetag. Eventuell wird für ein oder zwei Tage eine Wunddrainage einliegen.
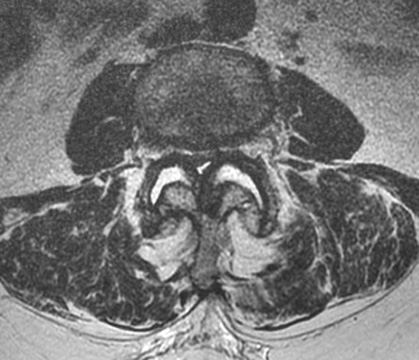
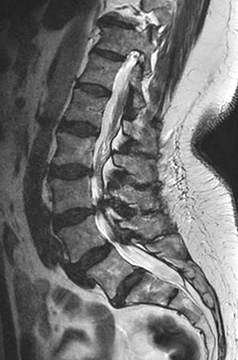
Stenose mit Instabilität im Bereich der LWS
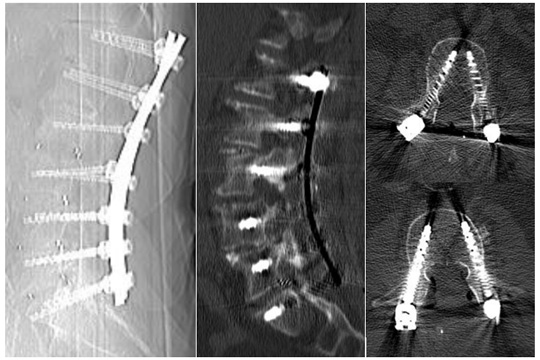
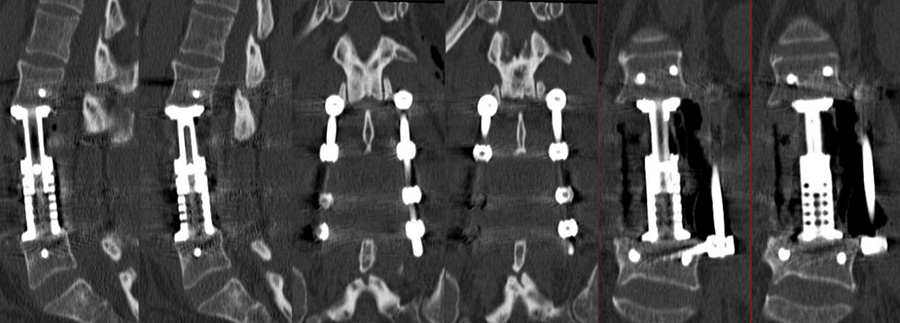
Zusätzlich zur Dekompression, die über eine Laminektomie (Wegnahme des Wirbelkörperbogens) erfolgt, muss eine Stabilisierung mittels eines Stab-Schrauben-Systems (Fixateur interne) und eine Fusion über Einbringen von körpereigenem Knochen und Kunststoff-Cages (PEEK) in das Bandscheibenfach durchgeführt werden. Die Einbringung der Implantate wird durch die intraoperative 3D-Bildgebung und Neuronavigation gestützt. Eine mögliche Implantat Fehllage würde hierbei sofort erkannt und korrigiert werden können.
Unter Schmerzmedikation wird eine Mobilisation am Folgetag der OP durchgeführt. Die Wundheilung benötigt normalerweise 7-10 Tage, anschließend kann das Faden- oder Klammermaterial entfernt werden. Die regelhafte Wunddrainage wird nach 1-2 Tagen entfernt.
Siehe auch Tumoren des zentralen Nervensystems.
Wirbelsäulen-Tumore
Primäre Wirbelsäulentumoren sind selten. Nur etwa 5 % aller Primärtumoren des Skelettes finden sich an der Wirbelsäule. Allerdings sind ca. 75 % dieser Tumore bösartig.
- Multiples Myelom (Plasmozytom)
- Chordom (langsam und destruktiv wachsende Geschwülste der Wirbelsäule)
- Osteosarkom (auch osteogenes Sarkom)
Gutartige primäre Wirbelsäulentumore
- Hämangiom (Blutschwamm; 40 % aller Hämangiome des knöchernen Skeletts finden sich an der Wirbelsäule)
- Osteoid-Osteom
- Osteoblastome
- aneurysmatische Knochen-Zysten (aggressiv, expansiv wachsende Zyste)
Plasmozytom (multiples Myelom)
Das Plasmozytom ist der mit am häufigsten primäre Knochentumor und tritt meist an verschiedenen Stellen des knöchernen Systems auf (Schädel, Wirbelsäule, Rippen, Becken, Oberschenkel). Diese Krebserkrankung der blutbildenden Zellen ist gekennzeichnet durch eine krankhafte Vermehrung von sog. Plasmazellen, die Antikörper für die Immunabwehr produzieren.
Das Zellwachstum findet in den Knochen statt, die sich daher zunehmend auflösen. Das bevorzugte Alter liegt zwischen dem 50 – 70 Lebensjahr. Befällt der Tumor die Wirbelsäule kann es zu einem Einbruch der Wirbelkörper mit Fehlstellung, Instabilität und zu neurologischen Ausfällen kommen. Nur dann wird eine operative Mitbehandlung, der ansonsten primär radio-onkologischen Therapie mit Bestrahlung und Chemotherapie notwendig.
Abhängig vom Ausmaß der Destruktion des Wirbelkörpers kommen eine Zementfüllung bis auch aufwendiger Stabilisierungs-Operation mit Fixateur interne und Wirbelkörperersatz zum Einsatz.
Chordom
Chordome nehmen ihren Ausgang von Resten der Chorda dorsalis (eine embryonale Struktur, die eine Rolle bei der Entstehung der Wirbelkörper und Bandscheiben eine Rolle spielt). Ihre bevorzugte Lokalisation sind die Schädelbasis und das Steißbein. Sie sind als primär bösartig einzustufen. Chordome sollten möglichst im Ganzen chirurgisch entfernt werden. Sie neigen dazu wieder zu kommen. Eine Nachbestrahlung muss nach chirurgischer Entfernung erfolgen.
Wirbelkörper-Metastasen
Knochenmetastasen sind Zeichen eines generalisierten Tumorleidens. Mit >90% sind Karzinome die Ausgangstumore, die in die Wirbelkörper streuen. Die Behandlung der Wirbelkörpermetastase ist abhängig von dem Ausmaß des Knochenbefalls, der Stabilität des Knochens, der evtl. Kompression neuraler Strukturen mit neurologischem Ausfall, dem Gesamtzustand des Patienten und der Behandlungsmöglichkeit des Primärtumors.
In den Knochen metastasierende Primärtumore:
- Lungen-/Bronchial-Karzinom
- Brustkarzinom
- Prostata-Karzinom
- Nierenzell-Karzinom
- Schilddrüsen-Karzinom
- Neuroendokrine Karzinome
- Gastrointestinal-Karzinom
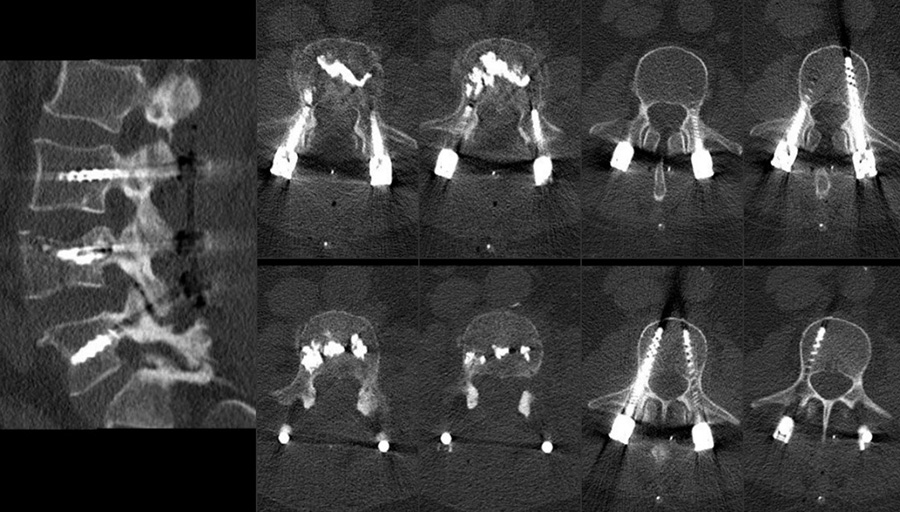
Metastase e. Prostata-Karzinoms LW 3 und 4
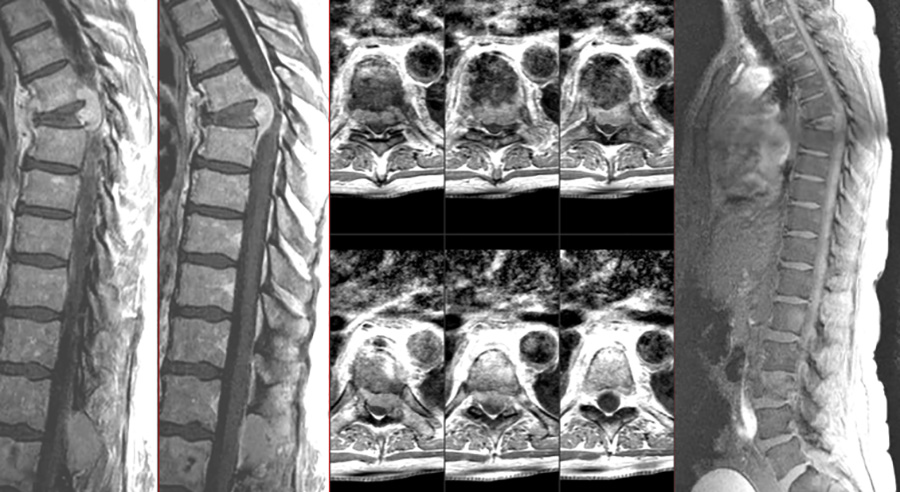
Metastase e. Mamma-Karzinoms BW6
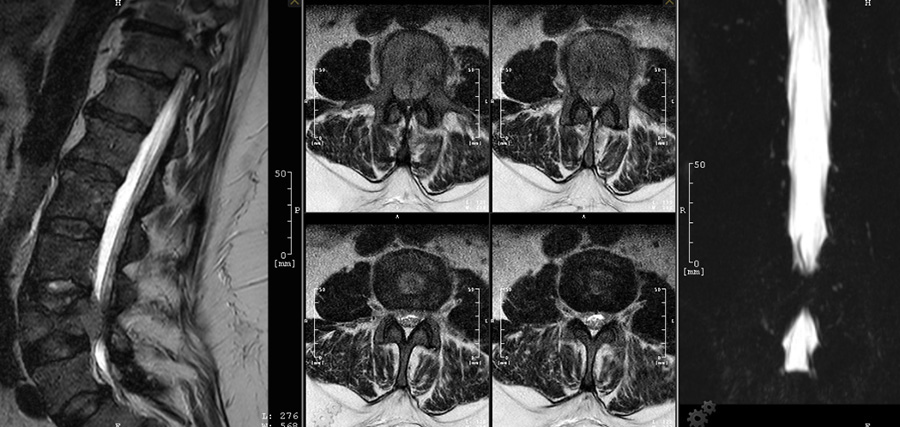
Spondylodiszitis
Die Spondylodiszitis ist eine entzündliche Erkrankung der Wirbelsäule mit über die Jahre hin ansteigendem Vorkommen. Die aktuelle Inzidenz liegt bei ca. 9: 100 000/ Jahr. Der Anstieg ist mit dem steigenden Alter der Bevölkerung aber auch mit der immer besseren medizinischen Versorgung erklärbar.
Die Spondylodiszitis kann sowohl infektiöser als auch nicht infektiöser (rheumatoide Arthritis, ankylosierende Spondylitis oder M. Bechterew) Natur sein.
Bei der infektiösen Spondylodiszitis führen die bakteriellen, unspezifischen Erreger als Verursacher. Der häufigste Erreger ist der Staphylococcus aureus (ca. 80- 85 %). Aber auch Koagulase-negative Staphylokokken, Strepto-/Enterokokken und E. coli sind häufige Verursacher. Spezifische Keime, vor allem Mykobakterien (Tuberkulose), Brucellen, Salmonellen und Treponema pallidum sind leider wieder auf dem Vormarsch. Selten sind anaerobe Keime, Viren, Pilze oder Parasiten.
Risikofaktoren für eine Erkrankung an einer Spondylodiszitis sind vielfältig:
- Lebensalter
- Diabetes mellitus
- Septikämie/ septische Erkrankungen
- Kardiale Erkrankungen/ endovaskuläre Stents
- Urogenitale Erkrankungen
- Alkoholabusus
- Drogenmissbrauch
- Immundefizite
- Fehlernährung
- Tumorerkrankungen
- Glukokortikoide
Am häufigsten gelangen die Erreger endogen über die Blutbahn (50%) an die Wirbelsäule, die besonders gut venös als auch arteriell versorgt ist. Hier sind vor allem Entzündungen des Urogenitaltraktes (ca. 17%) und die Endokarditis (ca. 12%) eine Infektionsquelle (Quelle: Jung N et al. 2013).
Exogene Ursachen (postoperativ, Infiltration) sind mit ca. 3% seltener.
Die häufigste Lokalisation an der Wirbelsäule ist die Lendenwirbelsäule, in mehr als 2/3 tritt die Entzündung thorakolumbal (Brust- und Lendenwirbelsäule) auf.
Klinik
Die Entzündung macht sich in der Regel mit tiefsitzenden, bewegungsunabhängig, auch nächtlich auftretenden Rückenschmerzen bemerkbar. Typisch sind ein sogenannter Fersenklopfschmerz und Anteflexionsschmerz (Schmerz beim Vorneüberbeugen) und Abgeschlagenheit.
Fieber tritt nur in bis zu 21 % auf. Ein neurologischer Ausfall (30-35%) ist eher ein Spät-Zeichen.
Diagnostik
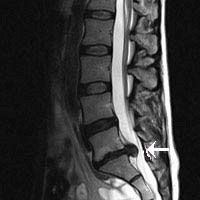
Die Magnetresonanztomografie mit Kontrastmittelgabe und STIR-Sequenz ist die Standardbildgebung zum Nachweis auch schon von frühen Veränderungen, noch bevor Knochendestruktionen auftreten.
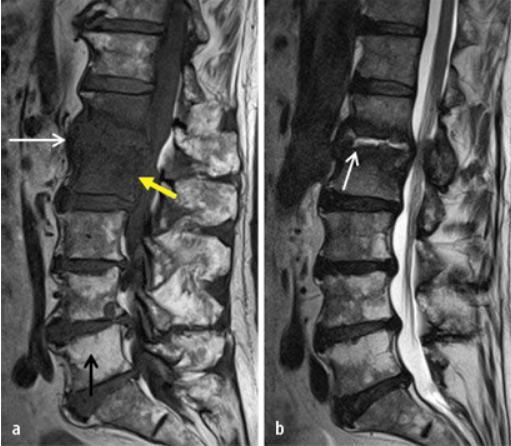
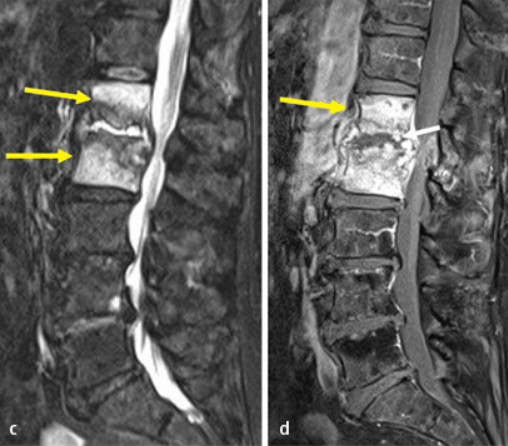 .
.
Der Erregernachweis ist für eine gezielte Antibiotika-Therapie unerlässlich. So sollte vor Beginn der Antibiotikagabe zumindest eine 3-fache Blutkultur abgenommen werden. Hier ist ein Keimnachweis in bis zu 78 - 80% möglich. Weitere mikrobiologische Proben können im Rahmen einer operativen Maßnahme oder durch eine Biopsie erfolgen.
Therapieziele
- Erregerbekämpfung
- Schmerzreduktion
- Erhalt/ Wiederherstellen der Stabilität
- Behebung neurologischer Ausfälle
- Wiederherstellen der Mobilität und Lebensqualität
Therapie
Die Therapie der Spondylodiszitis beruht auf zwei Säulen:
- Antibiose
- Immobilisation
Die Immobilisation kann prinzipiell auf zwei Wege erreicht werden.
- Ruhigstellung des erkrankten Wirbelsäulensegmentes durch eine operative Fixierung und Fusion
- Ruhigstellung des gesamten Patienten (Bettruhe, Korsett)
Operation
Die Indikation zur operativen Versorgung ist in ca. 80 % relativ zwecks Immobilisation (Quelle: Sobottke et al. 2008). Eine absolute OP-Indikation besteht bei therapierefraktären Schmerzen, Versagen der konservativen Therapie mit fortschreitender Destruktion der Wirbelkörper und Fehlstellung der Wirbelsäule. Bei Neurologischen Ausfällen oder septischem Verlauf muss auch akut und notfällig eine operative Maßnahme zum Wiederherstellen der neurologischen und vitalen Funktion erfolgen.
Die Mortalität der Erkrankung bleibt mit bis zu 11% trotzdem relativ hoch!
Osteoporose wird definiert als eine verminderte Knochenmasse und eine mikroarchitektonische Verschlechterung des Knochengewebes mit der Folge eines erhöhten Frakturrisikos.
Die klinische Bedeutung der Osteoporose liegt im Auftreten von Knochenbrüchen und deren Folgen.
Nach der operationalen Definition der WHO aus dem Jahr 1994 liegt eine Osteoporose dann vor, wenn der Knochenmineralgehalt in einer DXA-Knochendichtemessung an der Lendenwirbelsäule und/oder am proximalen Femur (Gesamtareal oder Schenkelhals) um < –2,5 Standardabweichungen vom Mittelwert einer 20-29-jährigen Frau abweicht und andere Erkrankungen, die mit einer Verminderung des Knochenmineralgehalts einhergehen können ausgeschlossen sind. Die in Standardabweichungen angegebene Abweichung der Knochendichte von der einer 20-29-jährigen Frau wird als T-Score bezeichnet. Diese operationale Definition kann auf Männer ab dem 50. Lebensjahr übertragen werden.
Ein T-score zwischen -1,0 und -2,5 entsprechen einer Osteopenie. Sind bereits Frakturen als Folge der Osteoporose aufgetreten, liegt eine manifeste Osteoporose vor. Die Wirbelkörperbrüche treten z.T. unter Alltagstätigkeiten auf, sind bei älteren Personen, insbesondere bei Männern, aber ebenfalls oft sturzbedingt. Osteoporose-assoziierte Frakturen führen bei Frauen und Männern zu einer deutlichen Einschränkung der Lebensqualität. Folgen der Frakturen sind akute und chronische Schmerzen, funktionelle Einschränkungen und sind mit einer erhöhten Mortalität verbunden.
Neben der Diagnosestellung einer Osteoporose mit Einleitung einer spezifischen medikamentösen Osteoporose-Therapie durch einen Osteologen oder geschulte Ärzte eines Osteoporose-Zentrums wird oftmals eine chirurgische Mitbehandlung einer Wirbelkörper-Fraktur notwendig. Hier sind das Ausmaß der Fraktur sowie die klinische Symptomatik und der Gesundheitszustand des Patienten entscheidend über die operative Behandlungsstrategie.
Operative Maßnahmen
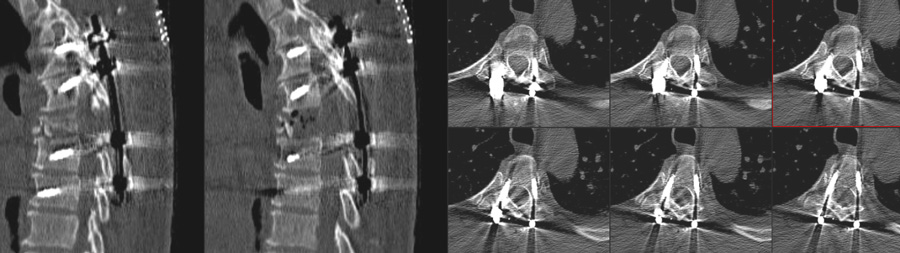
- Vertebroplastie
- Zementaugmentierter Fixateur Interne
- Zweizeitige Stabilisierung
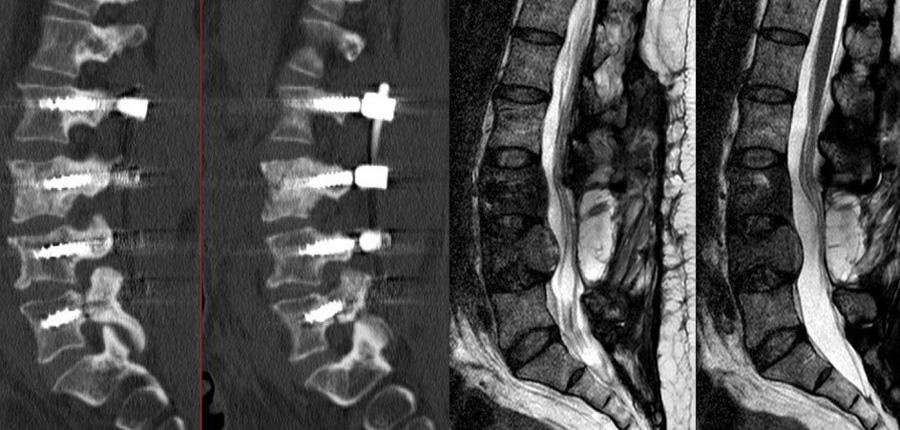
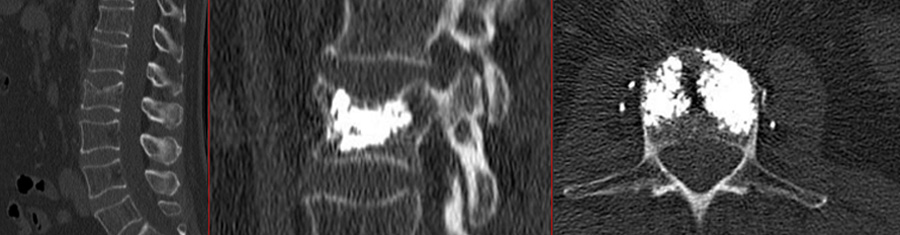
Vertebroplastie
Bei noch weitgehend konturerhaltenen Wirbelkörperbrüchen lässt sich über ein perkutanes Verfahren der betroffene Wirbelkörper mit einem Knochenzement (PMMA) füllen. Dies soll ein weiteres Einbrechen des Wirbelkörpers mit Abknicken der Wirbelsäule und daraus resultierenden neurologischen Ausfällen verhindern. Obwohl nach Studienlage kontrovers, scheint die Zementfüllung auch einen gewissen positiven Effekt auf die Rückenschmerzen zu haben.
Zementaugmentierter Fixateur interne
Gerade bei Beteiligung der Wirbelkörper-Hinterkante mit Einengung des Spinalkanals ist eine zusätzliche Dekompression der neuralen Strukturen des Spinalkanals notwendig. Die erfolgt von dorsal durch Wegnahme der Bogenstrukturen. Um eine zusätzliche Destabilisierung zu vermeiden muss eine zusätzliche Fixierung der Wirbelsäule mittels eines Stab-Schrauben-Systems erfolgen. Um die Tragelast der osteoporotischen Wirbelkörper zu verbessern und damit ein mögliches Materialversagen mit Ausreißen der Schrauben zu vermeiden wird über die speziellen Schraubenöffnungen Zement appliziert.
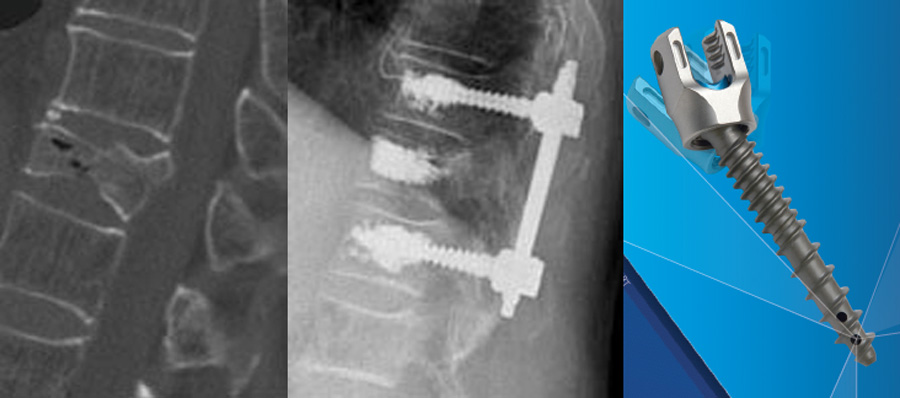
Zweizeitige Stabilisierung / 360° Stabilisierung
Bei komplexen Frakturen mit Deformation und Wirbelkörperkollaps ist meisten zusätzlich zur Dekompression der neuralen Strukturen und Stabilisierung mittels Fixateur interne, auch ein Ersatz des betroffenen Wirbelkörpers notwendig. Da dies oftmals eines zusätzlichen Zugangswegs bedarf, wäre eine Operation zu belastend für den Patienten. Aus diesem Grund werden zwei einzelne Operationen mit wenigen Tagen Abstand zueinander durchgeführt.
Ca. 60 % - 70 % der 1800 - 2500 Querschnittneuerkrankungen/ Jahr sind traumaassoziiert. Das männliche Geschlecht überwiegt mit 60 % : 40 %.
Hiervon fallen ca. 40 % auf Verkehrsunfälle, 20 % auf Sportunfälle, 20 % Berufsunfälle und 10 % auf Unfälle im häuslichen Umfeld. (Quelle: DMGP 2017).
Die häufigste Lokalisation ist der Brustwirbel-Lendenwirbelsäulen-Bereich mit 62 % (davon in BW 12: 25 %, LW 1: 50 %). In 22 % - 51 % besteht ein neurologischer Ausfall. In ca. 5 % erleiden die Unfallopfer einen kompletten Querschnitt mit Ausfall der Bewegung, Gefühl und Blasen-/ Mastdarm-/ Sexualfunktionen. In ca. 20 % ist die Halswirbelsäule betroffen.
Eine zeitnahe adäquate bildgebende Diagnostik ist meist nur in sogenannten Traumazentren, wie am Universitätsklinikum Bonn, möglich und umfasst sowohl die Computertomographie als auch Magnetresonanztomographie. Bei sogenannten Hochrasanztraumen ist zusätzlich eine spezielle Gefäßdarstellung (CT-Angiographie/ MR-Angiographie/ digitale Subtraktionsangiographie) der Halsgefäße zum Ausschluß einer vertebrobasilären Verletzung notwendig.
Die operativen Ziele sind:
- Dekompression des Rückenmarkes und neuraler Strukturen
- Stabilisierung der Wirbelsäule
- Fusion der Fraktur
- Wiederherstellung der Kontur und Ausrichtung der Wirbelsäule

PD Dr. med. Mohammed Banat
Facharzt für Neurochirurgie

Dr. med. Jasmin Scorzin
Fachärztin für Neurochirurgie
Terminvereinbarung
Tel.: +49 228 287-16508 (gesetzlich versichert)
Tel.: +49 228 287-19561 (privat versichert)