Handchirurgie
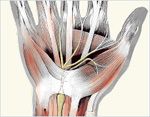 Beim Karpaltunnelsyndrom (abgekürzt KTS) handelt es sich um ein Beschwerdebild durch eine Druckschädigung des Mittelnervs (=Nervus medianus) im Handgelenktunnel (=Karpaltunnel). Das KTS ist mit Abstand das häufigste Kompressionssyndrom eines peripheren Nerven. Bis zu 10% der erwachsenen Bevölkerung können Symptome des KTS aufweisen. Frauen erkranken 3x häufiger als Männer, das Prädilektionsalter liegt bei 40-70 Jahren. Das Syndrom tritt häufig beidseits auf.
Beim Karpaltunnelsyndrom (abgekürzt KTS) handelt es sich um ein Beschwerdebild durch eine Druckschädigung des Mittelnervs (=Nervus medianus) im Handgelenktunnel (=Karpaltunnel). Das KTS ist mit Abstand das häufigste Kompressionssyndrom eines peripheren Nerven. Bis zu 10% der erwachsenen Bevölkerung können Symptome des KTS aufweisen. Frauen erkranken 3x häufiger als Männer, das Prädilektionsalter liegt bei 40-70 Jahren. Das Syndrom tritt häufig beidseits auf.
Ursächlich sind konstitutionelle Faktoren, Schwellungs- zustände der Sehnenscheiden bei degenerativen, hormonellen, rheumatischen, stoffwechselbedingten Erkrankungen, in der Schwangerschaft oder überlastungsbedingt, nach Unfällen, bei Tumoren und bei Dialysepatienten. So kann im Zusammenhang mit Verletzungen der Hand erstmalig ein KTS auftreten. Die Frage, ob ein Karpaltunnelsyndrom erblich ist, wird noch diskutiert. Jedenfalls sind nicht selten mehrere Familienmitglieder, meist mütterlicherseits, betroffen.
Typische Beschwerden sind nächtliche Schmerzen im Arm (Brachialgia paraesthetica nocturna), anfangs der mittleren Finger, später auch des ganzen Arms, vorzugsweise nachts oder morgens, aber auch beim Radfahren, Telefonieren, das Gefühl, „man muss die Hand ausschütteln“, anhaltendes Kribbeln und einschießende elektrisierende Missempfindungen, später ein Minderempfinden (Hypästhesie) und ein Schrumpfen der Muskulatur am Daumenballen (Atrophie des radialen Thenar). Als Begleiterkrankung kann der sogenannte schnellende Finger (Tendovaginosis stenosans) auftreten.
Ähnliche Beschwerden wie beim KTS können auch bei einer Nervenwurzelreizung z. B. bei einem Bandscheibenschaden an der Halswirbelsäule (häufigste Differenzialdiagnose) auftreten, aber auch bei anderen Erkrankungen, die durch eine neurologische Untersuchung ausgeschlossen werden müssen.
Klinische Diagnostik
Neben der klinischen Untersuchung ist unbedingt eine neurologische Abklärung erforderlich. Dabei werden Nervenleitgeschwindigkeiten gemessen und Hinweise auf eine mögliche Schädigung des Nerven gesucht. Zudem kann eine Röntgenuntersuchung der Hand beziehungsweise eine Sonographie (Ultraschalluntersuchung) vorgenommen werden. Bei unklaren Befunden kann eine Kernspintomographie (MRT) notwendig sein.
Nicht jedes festgestellte Karpaltunnelsyndrom bedarf einer Behandlung. Viele Patienten haben nur gelegentliche oder geringe Beschwerden, die nicht behandelt werden müssen, auch wenn der Neurologe feststellt, die Messwerte seien nicht mehr normal. Bestehen jedoch erhebliche nächtliche Beschwerden über eine längere Zeit oder anhaltende Gefühlsstörungen, ist eine Behandlung angezeigt. Unterbleibt in diesen Fällen eine entsprechende Therapie, können bleibende Schäden eintreten.
Therapie
Eine konservative Therapie ist nur im im Frühstadium der Erkrankung, wenn nur Reizsymptome vorliegen, sinnvoll. Als wirksamste nicht-operative Behandlungsmethode hat sich die nächtliche Ruhigstellung des Handgelenks in einer speziellen Schiene erwiesen. Diese hat einen Klettverschluss, sodass sie tagsüber einfach abgenommen werden kann. Als weitere Maßnahme kann die Injektion einer Kortisonlösung sinnvoll sein. Wegen Gefahr der Nerv- oder Sehnenschädigung auf korrekte Injektionstechnik achten Weitere konservative Maßnahmen wie entzündungshemmende Medikamente, Diuretika, Vitamin B-6, Laser, Ultraschall, Magnettherapie usw. sind ohne nachgewiesene und anhaltende Wirkung. Bei anhaltenden, beeinträchtigenden Beschwerden ist eine Operation indiziert.
Die Operation ist konservativen Verfahren eindeutig überlegen und auch bei fortgeschrittenem Stadium und hohem Alter aussichtsreich und in der Schwangerschaft bei fortgeschrittener Symptomatik zu empfehlen.
Dabei wird das den Nervenkanal einengende Querband am Handgelenk (Retinakulum) durchtrennt. Dies kann entweder offen oder endoskopisch geschehen. Nach anfänglicher Euphorie über das endoskopische Verfahren, konnte in großen Studien kein eindeutiger Vorteil gegenüber der herkömmlichen Methode nachgewiesen werden. Die offene Operationsmethode ist nach wie vor das am meisten verbreitete Verfahren.
Dauer: 0,5 Stunden
Narkose: örtliche Betäubung oder Vollnarkose
Drainagen: ggf. Mini-Drainage
Hautfäden: für 12-14 Tage
Stationärer Aufenthalt: ambulant oder 1 Übernachtung
Postoperativ: Watteverband / Wundkompression / ggf. Handgelenkschiene; Arbeitsfähig: 2-4 Wochen; Schwellungen gering
Verträglichkeit: verblassen nach 6-18 Monaten
Beim Sulcus-ulnaris-Syndrom (SUS) handelt es sich um eine Einengung des Nervus ulnaris in seinem Verlauf, vor allem im Bereich des Ellbogens.
Ursächlich kommen Kompressionen von außen (Prellung, Aufstützen), Verlagerung des Nervens aus seinem Bett am Ellbogenknochen oder Vorwölbung von innen (Knochenvorsprünge, Tumore) in Frage. Eine vermehrte Druckanfälligkeit kann im Rahmen einer Polyneuropathie (Alkohol, Diabetes, Lepra) oder einer Zweitkompression (double crush) vorliegen.
Symptomatik
Anfangs berichten die Patienten über immer wiederkehrende Gefühlsstörungen im Versorgungsgebiet des Nerven (z.B. im 4. und 5. Finger), die später auch dauerhaft werden können. Hinzu kommen Schmerzen in der Hohlhand, Unterarm bis zum Ellenbogen, eine Schwäche beim Grob- und Spitzgriff und zunehmende Ungeschicklichkeit und bei fortgeschrittenem Verlauf eine Handbinnenmuskelschwäche und Atrophie bis hin zur Krallenstellung des Ring- und Kleinfingers.
Diagnostik
Neben der klinischen Untersuchung ist unbedingt eine neurologische Abklärung erforderlich. Dabei werden Nervenleitgeschwindigkeiten gemessen und Hinweise auf eine mögliche Schädigung des Nerven gesucht. Des Weiteren sollte eine Standard-Röntgenuntersuchung des Ellbogens durchgeführt werden. Im Einzelfall sind Spezialaufnahmen des Ellbogens, eine Ultraschalluntersuchung (Sonographie) oder eine Kernspintomographie (MRT) notwendig und nützlich.
Therapie
Wichtig ist die Vermeidung langdauernder Beugung des Ellenbogens sowie eine Polsterung beim Aufstützen. Eine Oberarmschiene in Mittelstellung des Ellenbogengelenks kann, speziell nachts, angelegt werden. Zusätzlich können abschwellende Medikamente gegeben werden.
Die Operationsindikation ist gegeben, wenn unter konservativer Therapie keine Besserung eintritt oder wenn sich die Symptomatik verschlechtert, des Weiteren bei anhaltenden Gefühlsstörungen und einer zunehmenden Schwäche der Muskulatur.
Das Operationsprinzip besteht in der Entlastung (Dekompression) des Nervus ulnaris vom unteren Anteil des Oberarms über den Ellbogen bis zum oberen Anteil des Unterarms, ggf. mit einer Verlagerung und Neueinbettung des Nervs. In einigen Fällen kann es notwendig sein, den Nerven langstreckig zu verlagern oder einen knöchernen Vorsprung am Ellbogen zu entfernen.
Nach der Operation erfolgt eine Ruhigstellung des Ellenbogengelenks für 1-3 Wochen, danach eine krankengymnastische Übungsbehandlung.
Dauer: ca. 1 Stunden
Narkose: örtliche Betäubung oder Vollnarkose
Drainagen: ggf. Mini-Drainage
Hautfäden: selbstauflösend oder für 12-14 Tage
Stationärer Aufenthalt: ambulant oder 1 Übernachtung
Postoperativ: Watteverband / Wundkompression / ggf. Schiene; Arbeitsfähig: 2-4 Wochen; Schwellungen gering
Verträglichkeit: verblassen nach 6-18 Monaten
Definition
Entzündliche Veränderungen sowie Verschleißerscheinungen des Sehnengleitgewebes und der Sehnenscheidewand mit nachfolgender Abnahme der Gleitfähigkeit der Sehnen. Dies kann zu schmerzhafter Bewegungseinschränkung mit Sehnenreiben an bestehenden Engstellen im Hand- und Fingerbereich führen. Besonders häufig ist die Strecksehne des Daumens sowie die Beugesehnen am Ansatz der Finger betroffen.
Untersuchungen
Bei der Untersuchung findet sich häufig eine Weichteilschwellung. Man kann ein Sehnenreiben oder Sehnenspringen (schnappender Finger) tasten, oft besteht ein lokaler Druckschmerz. Meist sind diese Symptome eindeutig, selten muss eine weitere Diagnostik durchgeführt werden.
Therapie
Bei einer konservativen Therapie kann im Initialstadium eine lokale Eisanwendung hilfreich sein, zudem sollten abschwellende Medikamente gegeben werden. Zusätzlich kann eine Ruhigstellung mit einer Gipsschiene erfolgen (bei Beschwerden der Daumenstrecksehne). Bei den Beuge- sehnen an den Fingergrundgelenken können Kortison-Injektionen hilfreich sein.
Sind die Beschwerden anhaltend, besteht die Indikation zur Operation. Dabei muss die Engstelle beseitigt werden. In aller Regel werden dabei die die Sehnen einengenden Bänder gespalten Ringbandspaltung, in einigen Fällen muss auch Sehnengleitgewebe entfernt werden. Neben der klinischen Untersuchung ist unbedingt eine neurologische Abklärung erforderlich. Dabei werden Nervenleitgeschwindigkeiten gemessen und Hinweise auf eine mögliche Schädigung des Nerven gesucht. Des Weiteren sollte eine Standard-Röntgenuntersuchung des Ellbogens durchgeführt werden. Im Einzelfall sind Spezialaufnahmen des Ellbogens, eine Ultraschalluntersuchung (Sonographie) oder eine Kernspintomographie (MRT) notwendig und nützlich.
Dauer: 15-30 Minuten
Narkose: örtliche Betäubung
Drainagen: ggf. Mini-Drainage
Hautfäden: 12-14 Tage
Stationärer Aufenthalt: ambulant
Postoperativ: Watteverband / Wundkompression / ggf. Schiene; Arbeitsfähig: 1-3 Wochen; Schwellungen gering
Verträglichkeit: verblassen nach 6-18 Monaten
Definition
Bei der Dupuytren'schen Krankheit handelt es sich um eine Streckhemmung / Beugekontraktur der Finger, bedingt durch die vermehrte Bildung von Kollagen. Dieses führt zur Entstehung von gutartigem, knotigem und strangförmigen Bindegewebe, welches das Strecken der Finger verhindert.
Symptomatik
Im Frühstadium lassen sich in der Hohlhand knotige Verhärtungen ertasten, die nur bei festerem Zupacken eine Art Druckschmerz auslösen können. Im Laufe der Krankheit breiten sich die Veränderungen jedoch weiter aus und führen zu Beugefehlstellungen der Finger. Das Hauptproblem dieser Erkrankung liegt einerseits im Unvermögen, die Finger zu strecken, und anderseits in der Unfähigkeit der Kraftentfaltung.
Therapie
Je länger die Krankheit fortgeschritten ist desto komplizerter ist der Eingriff. Eine Operation lässt sich nur in den seltesten Fällen vermeiden.
Während des Eingriffs wird das krankhaft veränderte Bindegewebe freigelegt und entfernt. Eine intensive Nachbehandlung ist sehr wichtig.
Trotz Entfernung des kranken Gewebes ist ein Wiederauftreten der Krankheit keine Seltenheit.
Dauer: 1-2 Stunden
Narkose: Vollnarkose
Drainagen: ggf. Mini-Drainage
Hautfäden: 12-14 Tage
Stationärer Aufenthalt: in der Regel 1-2 Übernachtungen
Postoperativ: Watteverband / Wundkompression / ggf. Gipsschiene; Arbeitsfähig: 2-6 Wochen; Schwellungen gering
Verträglichkeit: verblassen nach 6-18 Monaten